(脳神経内科講師 櫻井謙三)
1. 重症筋無力症(Myasthenia Gravis; MG)について
重症筋無力症は、筋疲労を主症状とする自己免疫性疾患です。体を動かす際、脳からの指令が脊髄、末梢神経を経て筋肉に伝わり「動き」となりますが、重症筋無力症では末梢神経と筋肉のつなぎ目である神経筋接合部において、異常に産生された自己抗体が悪影響を及ぼし、筋収縮が徐々にできなくなる状態であり、「夕方に増悪する」「繰り返す運動で力が入らなくなる」といった特徴があります。症状としては、眼瞼下垂(まぶたが垂れる)や複視(ものが二重に見える)を主症状とする眼筋型と、手足の筋肉や呼吸筋が障害される全身型の2つに分けられ、全身型はときに感染症や手術を契機に急激に増悪し、生命に危険を及ぼす「クリーゼ」といわれる状態に至る可能性があります。日本での患者数は約20,000人といわれ、男性は50-60歳代、女性では30-50歳代に多い疾患ですが、小児期発症や高齢発症も珍しくなく、全年代に起こりうる可能性があります。なお、「重症」筋無力症の名前と異なり、重症であることが多いわけではありません。
重症筋無力症の診断には、血液検査、神経電気生理検査などが有用です。血液検査では、約8割で陽性となる抗アセチルコリン受容体抗体の測定を行います。陰性の場合は、抗Musk抗体などほかの抗体の検索を行います。神経電気生理検査は神経に弱い電気刺激を繰り返し加える反復筋電図検査を行いますが、電気刺激に反応する筋収縮が徐々に減弱するwaningという所見の確認を行うことが極めて有用になります。また、外来ではテンシロンテストを行うことも診断には有用です。テンシロン(エドロフォニウム)は一時的に症状を改善させる薬剤であり、テンシロンテストは薬剤の静脈注射を行い、症状の改善の有無を評価する検査です。これらを診断基準に照らし合わせて診断するため、同様の症状にみえても加齢などに伴う筋力低下とは全く異なる疾患となります。
診断がついた際には合併症の評価も必要となります。特に胸腺腫に関しては、重症筋無力症の治療方針にも大きく影響するため、CT/MRI検査を行うことが一般的です。また、この病気は指定難病の一つであり、医療費軽減を目的に難病申請もすすめていきます。
2. 重症筋無力症の治療
2-1 治療目標
重症筋無力症は慢性疾患であり、残念ながら完治を目指せる疾患ではありません。その為、まずは治療目標を明確にしておく必要があります。治療目標は個々によって大きく異なりますが、大前提は「できるだけ少量の薬剤で、症状を可能な限り抑え込み、日常生活の質(QOL;Quality of Life)を出来るだけ高め、その維持を目指す」ことになります。具体的には経口ステロイド剤5㎎/日以下で軽微症状(MM; Minimal Manifestations)以上の状態を維持することです(図1)。従来の治療である経口ステロイド剤や免疫抑制剤ではこの状態に達することができるのは約半数といわれていましたが、近年使えるようになった新規薬剤は治療成果に大きな変化をもたらしており、さらに2021年以降も次々と新規薬剤の発売見込みがあり、ここ数年で治療は激変することが予想されています(「2-2 免疫治療」を参照)。また、大半の場合が眼症状のみの眼筋型で発症します。眼筋型もQOL低下につながりますが、とりわけ生活に大きな支障が出るのは全身型であり、眼筋型から全身型に移行する場合の多くは発症後2年以内であり、病初期にいかに早期速効性治療(EFT; Early Fact-acting Treatment strategy)を行うかが長期予後を考慮した上では重要となり、そのためには早期診断が重要となります。
2-2 免疫治療
重症筋無力症の治療は、症状の改善を図る「立ち上げ療法」と増悪を抑制する「維持療法」に分けられます。先述のEFTも「立ち上げ療法」に該当し、具体的には血液浄化療法、ガンマグロブリン大量静注療法およびステロイドパルス療法があり、個々の状態や併存疾患などを考慮して治療法を選択しています。特に血液浄化療法は施設によっては導入に苦慮することもありますが、当院では腎臓内科との連携にてスムーズに行うことができています。
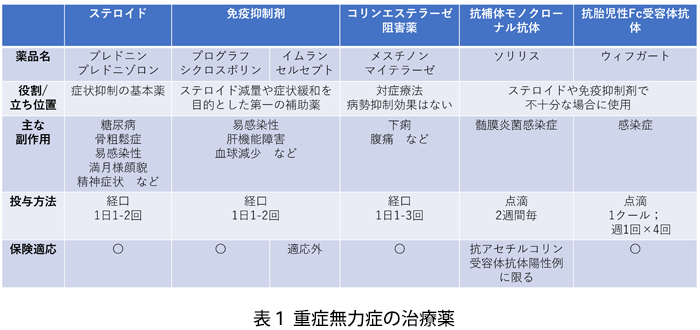
また、重症筋無力症で重要なのは「維持療法」になります(表1)。従来からの治療薬である経口ステロイド剤や免疫抑制剤、対症療法薬であるコリンエステラーゼ阻害薬が中心となりますが、2017年12月より新たな作用機序をもつソリリスが、2022年にはウィフガート、ユルトミリスが登場し、さらに今後も順次新薬発売が見込まれており、治療選択の幅が大きく広がり、その結果治療も大きく変化してきています。特に新薬は、薬価や副作用面から重症筋無力症を専門としていない医師にとっては選択の判断が難しいこともあり、また施設によっては薬剤自体採用されていないことも多々あります。今まで症状の改善が見込めずあきらめていた方や何となく治療を続けていた方は、一度専門家の外来を受診することをお勧めします。
2-3 周術期治療
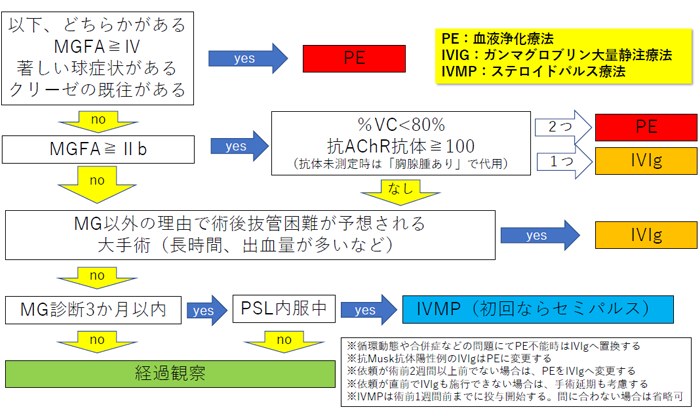
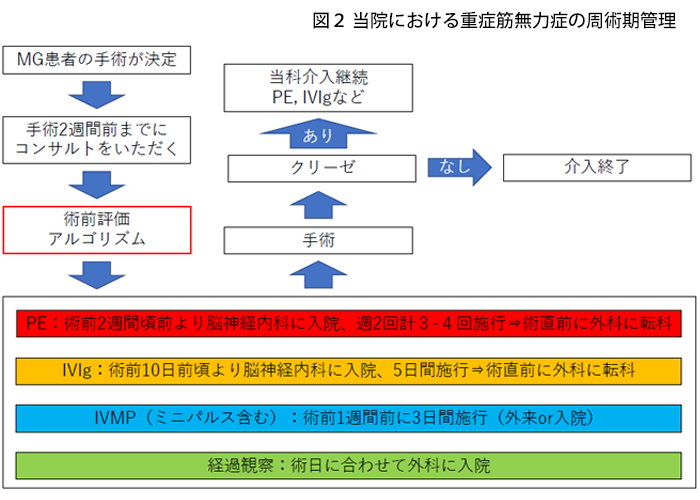
重症筋無力症では手術によって症状が増悪し、生命の危機に至る“クリーゼ”を発症することがあります。その為、当院では外科から連絡を受けた段階で、クリーゼ対策として基本的には<図2>に示す通りに前処置を行うこととしています。当院で手術を行う予定のある方は、必ず外科主治医に持病に重症筋無力症があることをお伝えください。場合によっては手術に先行して2週間ほど入院が必要なことがあります。
3. 外来のご案内
脳神経内科領域は、脳卒中やパーキンソン病、片頭痛、てんかん、そして重症筋無力症を含めた神経免疫疾患など多岐にわたります。その為、脳神経内科医師も幅広い知識と経験が必要とされますが、エクリズマブのような新規薬剤については神経免疫疾患を専門とする医師に相談していただくのがよいと考えます。当院では、随時外来診療を受け付けておりますが、「水曜日」あるいは「金曜日午前」にお越しいただければ、この疾患を特に専門で診療している医師により対応させていただきますので、どうぞご活用ください。
4.神経免疫オンライン診療(金曜日15時~16時)
2021年12月より神経免疫疾患(MG、多発性硬化症、視神経脊髄炎関連疾患および抗MOG抗体関連疾患)に特化したオンライン診療を開始いたしました。オンライン診療はお手持ちのスマートフォンやタブレット、PCなどを用いてご自宅や職場などで診療を行う新たな診療スタイルです。血液検査やMRI検査、注射製剤などの投与が必要な際は来院が必要となりますが、その他の場合においては利便性の面で非常に有用な手段となります。現状は原則3か月毎の実診療は必要となり、初診時は受け付けていませんが、ご希望の際にはお声掛けください。オンライン診療でかかる費用や病院内取り決めなどについてお伝えし、オンライン診療の導入をすすめていきます。継続的な導入でなく、1度や適宜のみの活用も承っております。